急ぐ時は チェックポイント→プラクティス でOK !
発熱
チェックポイント
発熱で下記の項目に該当する時は、検査・入院治療の必要があります。注意深く観察してひとつでもあてはまる時は、医療機関を受診してください。
-
1.生後1ヶ月前後の発熱・生後6ヶ月前後までの発熱、あるいは4日以上続く発熱
-
※注生後1ヶ月前後の発熱は異常事態です。必ず受診してください。
-
※注髄膜炎・脳炎さえ否定できれば翌日の受診でも十分対応(肺炎・腎盂炎・中耳炎等の疾患)できます。
-
※注髄膜炎の見分け方・髄膜炎を否定する上での参考 → 発熱と脳炎・髄膜炎
-
-
2.突然の40℃以上の発熱
-
※注必ずしもすべてが重症で緊急を要するというわけではありませんが、まれに髄膜炎の初期のことがあるため受診してください。
-
※注髄膜炎・脳炎が否定できれば翌日の受診で構いません。
-
-
3.髄膜刺激症状がある時
高熱と同時に頭痛や吐き気・おう吐、うとうとして普段の様子と違う感じ、聞きなれない甲高い泣き声、 項部(うなじ)が固く痛がる、ぐったりして元気がないなどの症状がみられます。
※注 この段階ではすでに髄膜炎が発症していると考えられます。 -
4.意識障害がある → 意識障害の簡単な見分け方は「けいれん」の項に記載
いつもとくらべて焦点が定まらない状態、うとうとして反応が悪い、奇異な感じの泣き声、背中をそらせたようなおかしな姿勢をみとめます。
-
※注脳炎・脳症の可能性が濃厚です。
-
※注脳炎・脳症は発症の仕方に2通りあります。
-
①高熱 → 痙攣 → 意識障害
-
②発熱 → 何となく様子がおかしい → 意識障害
-
-
5.呼吸困難を伴う
息が荒く呼吸回数が多い、呼吸のたびに肋間や前頸部のノドぼとけの下がくぼむ、ぜいぜい、ヒューヒューする、顔色・唇が蒼白な感じ、苦しくて話せない等の症状をみとめます。
※注 重症の喘息発作・クループ・肺炎・誤飲等が想定されます。顔色・口唇が蒼くみえる時は躊躇なく病院へ。 -
6.脱水症状がある
水分がとれず尿の回数が少ない、口内が乾いて唾液が少ない、おなかの皮膚がしわしわになっている等の所見がみられます。
※注 脱水があっても、元気さが普段と比べてそれほど変らない状態であれば、水分等の補給で様子を見ることができます。
アドバイス
発熱が続いたり高熱だと脳炎になるのではないか、すぐに解熱しないと悪い病気を考えて不安になります。次のことに留意すれば冷静な対応が可能になります。
-
1.チェックポイント(1-6)に該当しなければ夜間家庭内でとりあえず対応、翌日になってからの受診で問題ありません。
1-6に該当しても髄膜炎・脳炎、重症の喘息発作・重症のクル-プ(口唇が蒼白に見える)などが否定できれば昼間の外来まで待つことができます。
-
2.チェックポイントに該当しないときは、あわてて何かするということは必要ありません。
(熱性けいれんをおこしやすい場合は別途解説を参考)
-
3.発熱の程度は必ずしも重症度を反映していません。
(ただし突然の40℃以上はごくまれに髄膜炎の初期が紛れ込んでいるので要注意)
-
4.発熱の原因を診断することが大切です。
-
5.こどもの発熱の90%はウイルスの感染症です。ウイルスの感染症は免疫ができれば自然に解熱してゆきますので、熱発の大部分は安静等の対症療法で十分です。細菌感染の場合は抗生物質が有効です。
-
6.解熱剤の効果は一時的です。直接ウイルスや細菌感染を治療しているわけではありません。
プラクティス
チェックポイント 1-6 に該当する時は夜間でも受診が必要です。発熱だけで普段と変わりなく余裕のある時は下記の如く家庭内での対応が可能、その後も解熱しない時は通常の外来を受診して下さい。
-
1.安静・水分の補給が重要、本人がいやがらなければ水枕、氷枕等を使用する。
-
2.解熱剤の使用は、38.5℃以上で機嫌が悪い時、もしくは苦痛を感じている時を原則とする。連続して投与が必要な場合は5時間前後の間隔をあけて、1日3回までとする。
-
3.発熱があって手足が冷たく寒気がある時は保温、手足が温かく熱く感じている時は体をひやすようにする。
-
4.元気があれば37.5℃以下を目安に入浴してもよい。
メモ
-
1.ウイルス感染症には抗生物質は無効、こどもの発熱の9割はウイルス感染が原因で抗生物質が不要と考えています。
-
2.生後1ヶ月前後の発熱は尿路感染症、肺炎、髄膜炎の可能性が高く、受診時検査が必要になります。
-
3.10ヶ月前後のはじめての発熱は特発性発疹、RS感染症の可能性があります。
-
4.4日以上続く発熱、あるいは昼間は平熱で夕方から夜になると発熱する場合、肺炎腎盂炎等の細菌感染症を疑います。
-
5.5日以上つづく発熱では細菌感染症のほか川崎病、ある種のウイルス感染症(アデノ、エコーウイルス、EBウイルス等)が考えられます。
-
6.突然の40℃以上の発熱で元気がなく、ぐったりした感じのときは肺炎球菌による肺炎、髄膜炎・脳炎、菌血症のことがあります。
-
7.菌血症は血液に細菌が入った状態で、高熱が続きあきらかな感染臓器が不明なとき、想定される疾患です。*赤字の病名は高熱時、医師が想定もしくは警戒している疾患です。髄膜炎・脳炎はその場で見逃してはならない疾患になります。
-
8.発熱時、診察のみでは診断が確定できないとき、次のような検査を実施すると重症感染症の早期発見に有効です。
| 発熱時の検査 | 白血球数・(白血球分画)・CRP | |
|---|---|---|
| 検尿(尿沈査) | ||
| 胸部X-P | ||
| 感染症迅速検査 | 溶連菌・インフルエンザ・RSウイルスアデノウイルス・ロタウイルス・ノロウイルス・肺炎球菌・マイコプラズマ・ヒトメタニューモウイルス・大腸菌・O157・レジオネラ | |
(いずれも当診療所で実施可能、15分から20分で結果が判明します。)
参考
こどもの正常体温と発熱の種類
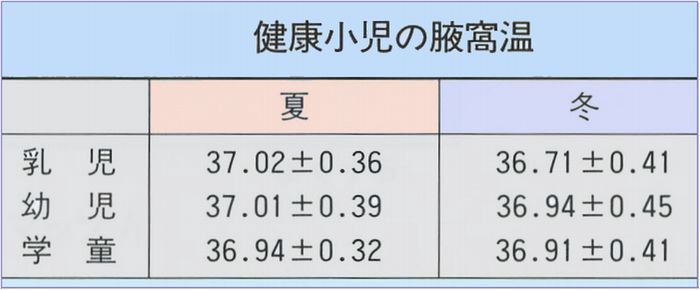
*平熱には個人差がありますが、便宜的には新生児38.0℃以上乳児37.5℃以上幼児・学童37℃以上を発熱と考えます。
| うつ熱 | 放熱機構の破綻 | 環境温度・湿度の過度な上昇 |
|---|---|---|
| 通常の発熱 | 体温調節が高温設定される | 外因性(感染時)、内因性(炎症腫瘍等)発熱物質の作用 |
インフルエンザ脳症の見分け方と初期対応
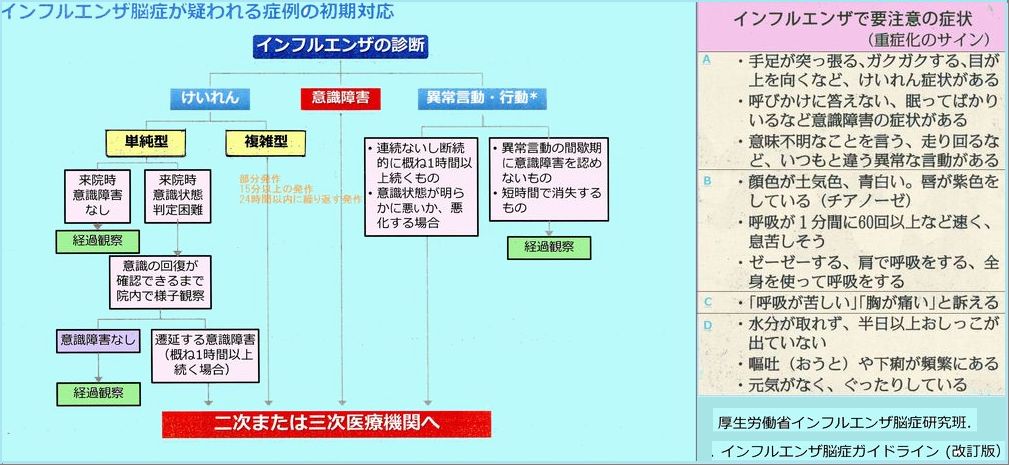
このような症状があるときは次のような合併症があるので、すぐに医療機関(入院可能な病院)を受診すること。
A 脳炎・脳症 B 肺炎 C 心筋炎・心筋症 D 脱水症
けいれん
チェックポイント
こどものけいれんでそのまま死につながることはまずありません。熱性けいれんとてんかんなどの他の原因によるけいれんを冷静に見極めることが大切です。熱性けいれんは必ず熱発しています。下記の事項を参考に確認して下さい。
-
1.発熱の有無38.5℃以上かどうか必ず確認すること。
-
2.けいれんの続いている時間、10分以内もしくは10分以上かを把握する。
-
3.けいれんの状態を観察。
眼球の様子、両手両足の状況(手足をガクガクさせている、もしくはかたくつっぱているかどうか)。
-
4.けいれん回復後の意識の状態。
けいれんがおさまった後いつもと同じような感じか、いつもとくらべて視線が合わなかったり、別の雰囲気になっていないか注意する。
-
※上記はいずれもそのけいれんが熱性けいれんかてんかん、もしくは脳炎などによるものか、見分けるのに極めて重要な情報になります。”あわてる前に観察”が何より大切です。
-
※けいれん発作時は意識がなくなります。高熱時意識があって口唇をガクガクor小刻みに震わせている状態は悪寒戦慄or振戦の状態でけいれんではありません。この場合、発熱時の対応で改善します。
アドバイス
熱性けいれんであれば、次の項目を参考に再度けいれん発作がおきてもあわてて救急車にたよらないようにしたいものです。熱性けいれん以外のけいれん、時間が15分以上のけいれん、けいれん消失後意識状態がおかしい様な場合は原則入院になります。
-
1.熱性けいれん(単純性)の発作が5分以上続くことは少なく、重篤な結果になることはありません。直ちに受診する必要はなく翌日の受診で十分です。
-
2.1回の発作が5分以上続いたり、短時間にけいれん発作を繰り返す時は入院、検査等を考慮して直ちに受診して下さい。
-
3.熱がないのにけいれん(無熱性けいれん)を起こした時はてんかん・低血糖・脳形成異常・脳血管障害等の可能性があり、直ちに受診して下さい。
-
4.けいれんが短時間におさまり、1回のみで終わった時は、安静・熱のコントロールにつとめ、翌日受診することで対応できます。
-
5.髄膜炎、脳炎によるけいれんはけいれん消失後も意識状態が普段と異なっているので見分けることが可能です。

*発熱時の悪寒・戦慄(手足の小刻みなふるえ)はけいれんとまぎらわしい。この時は意識がはっきりとしていることが鑑別のポイントです。
プラクティス
チェックポイントを参考に熱性けいれんと判断できれば次の対応で問題はありません。
-
1.けいれん発作前後に体温測定、けいれん状態の把握。
-
2.けいれん発作時に舌をかむことはほとんどないので、あわてて口に割り箸やタオル等入れる必要はない。
-
3.けいれん発作が止まったあとは安静・解熱をはかる。
-
4.5分たってもけいれんが止まる気配がない時は、救急車等病院受診の手配をする。この間呼吸が止まってみえても心停止することはないので、あわてずに行動すること。
メモ
-
1.熱性けいれんは発熱後24時間以内に起きることが大部分で、けいれん発作も1回のみのことが多い。したがって抗痙攣剤等の予防的な使用は2回目の熱性けいれんを起こした場合に考慮します。
-
2.脳炎・髄膜炎に伴うけいれんは、けいれん前後の意識状態が普段とは何となくor明らかにちがうので家族であれば気づきます。
-
3.両親・兄弟等に熱性けいれんの既往がある場合は、熱性けいれんを起こす確立が高くなります。
-
4.5~6歳以上になってから熱性けいれんを起こすことは少なく、その場合はてんかんもしくは他の疾患によるけいれんを考えます。
-
5.けいれんの後、しばらくぼんやりとしている状態が続きますが大きな問題はありません。但し1時間以上の場合は後遺症等考えて受診してください。
-
6.熱性けいれん後、四肢が”まひ”したように動かなくなることがあっても多くは一過性です。
-
7.ぜんそく薬(テオフィリン)や鼻水・かゆみなどの薬(抗ヒスタミン薬)でまれにけいれんを起こすことがあります。
-
8.意識障害の簡単な見分け方(下記表)
視線→呼びかけ→つねる (目をみて呼びかけつねってみる、反応があやしい時は受診)
| 意識状態の評価の目安(項目が下に降りるにつれ意識障害の程度が強い) | |
|---|---|
| 覚醒(変だ) |
|
| 刺激で覚醒 |
|
| 昏睡状態 |
|
参考
けいれん時の病院での対応
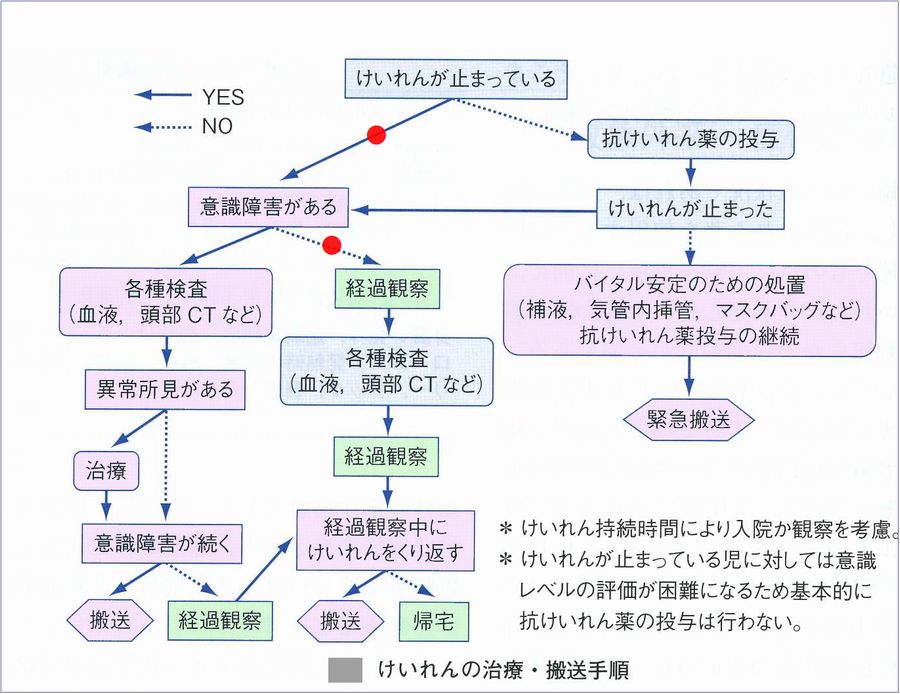
*けいれんが5分程度でおさまって意識があれば家庭内で様子をみることが可能
痙攣が続いて止まらないとき(痙攣重積の治療)病院での対応
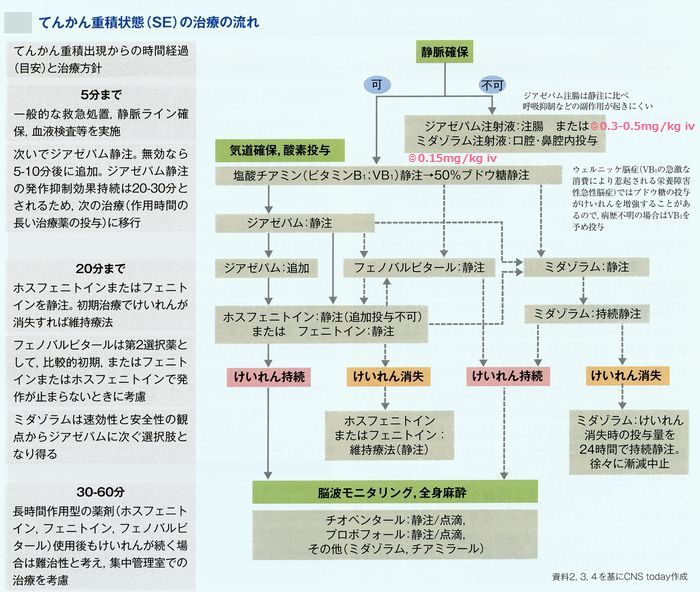
けいれん時の家庭内での対応と幼児のダイアップ(DZP)坐薬の使用方法

*解熱剤を同時に使用する場合は30分程度間隔をずらすこと。
おう吐
チェックポイント
こどものおう吐はウイルス感染などの感染症や食事関連(食べすぎ・食べ合わせなど)によることが大部分ですが、時に外科的処置を必要とする疾患や重篤な疾患が原因となっていることがあります。次の項目を確認して、外科的疾患や重症疾患に該当する時は受診して下さい。該当していない場合は家庭内での対応が可能です。
-
1.吐いたものの性状、おう吐の特徴と程度(回数と量)をしらべる。
-
2.全身状態(発熱、顔色、元気等)、意識の程度、体重の減少等把握する。
-
3.腹部の状態(おなかがはっている、おなかがへこんでいる、てかてかしている、ふくらみがいびつ等)に注意する。
-
4.排便の有無、便の性状(かたちと色等)を確認する。
-
※注嘔吐している時、顔色は蒼白です。びっくりしないで下さい。
嘔吐の内容は初め胃の内容物、次に胃液、ひどくなると黄色の液(十二指腸液)、黒ずんでいるかもしくは赤っぽい胃液(粘膜よりにじんだ血液の混入)になります。吐血では真っ赤な血液が大量に出ます、おとなでは潰瘍等の出血でよくみられますが、こどもではほとんどみられません。
緊急を要する外科的疾患の頻度は少なく、頑固な場合の多くはウイルスが原因です。あわてて夜間に受診する必要はありません。
上記チェック項目 1~4 は外科疾患の可能性・脱水の把握のための目安になります。
-
| 嘔吐をしている時の観察ポイント | |
|---|---|
| 嘔吐の状態 | 発現時期・頻度・吐物の性状・食事との関係 |
| ほかの症状 | 腹痛その程度と部位・腹部膨満・下痢 |
| 便の状況 | 便秘・下痢(白色便、血便、緑便、酸性臭) |
アドバイス
外科的疾患や重症感染症、重症脱水症が否定できれば通常の外来や家庭での対応になります。
-
1.外科的処置が必要なおう吐の特徴
- 生後1ヶ月前後で噴水様の勢いのあるおう吐、吐いた後はケロッとしてまた飲みたがる【幽門狭窄】
- 5分前後の間隔でおなかを痛がって泣くことを繰り返し、便を確認すると苺ジャム様の血便になっている【腸重積症】
- 吐いた胃液がコーヒー様(黒ずんでいる)か血液様を呈している【胃炎・胃潰瘍、粘膜のびらん】
- 吐いたものに糞臭がありおなかがはってふくれている【腸閉塞】
- 陰嚢がはれていて強くいたがり顔色が蒼白になっている【ヘルニアの陥頓】
- 腹部が左右非対称に脹れている【卵巣腫瘍、腎腫瘍等】
- 右下腹部を痛がり歩く時にかばうようにまえかがみになる【急性虫垂炎、時に憩室炎】
*上記に該当する場合は時間外でも受診が必要です。
-
2.重症脱水症(点滴や入院治療が必要な状態)
- 尿の回数と量が極端に少なくなり、口腔内が乾いて皮膚のはりがなく、いつものように元気に遊ぶことがなくなりぐったりした状態になります。
- 体重が普段と比べて5~10%以上減少しています。
-
3.ウイルス性胃腸炎
顔色が蒼くおう吐・腹痛をくりかえします。下痢がひどくトイレから出られない、オムツからはみ出るような多量の水様下痢が続きます。病初期には1~2日の発熱を伴うことが普通です。嘔吐は1~2日でおさまりますが下痢は長引くことが多く10日から2週間に及ぶこともあります。ノロウイルス、ロタウイルス、アデノウイルスなど
プラクティス
小児外科的疾患の可能性がなく脱水の程度が軽い状況では次のように対応してください。
-
1.固形物を避け水分の摂取を頻回にする。水分についてはアクアライト・OS-1等が点滴液に組成が近く、補う量としては体重あたり1日50~100ml/kgを目安とすると良い。体重10kg以下の乳児は100ml/kg、10~20kgの幼児は50ml/kgとする。こどもの欲しがるままに与えると1回量が多くなりすぎて摂取後すぐに吐きもどしてしまう。一度に20-30ml-50mlを目安として30分ごとに繰り返し与えるようにする。
-
2.水分を受けつけず、おう吐を繰り返すときは絶食とし時間(30分から2時間)をおいてから再度 1.を試みる。この時吐き気止めの坐薬(ナウゼリン)を前もって使用すると有効なことが多い。
-
3.吐いているからといって夜間直ちに受診する必要はない。上記1-2を試みダメなら翌朝の受診でよい。
-
4.どうしても水分を受け付けずおう吐を繰り返し、脱水が進行する場合は受診する。
-
5.顔色が蒼白な時は吐きもどしやすい状態なので、補給する水分はごく少量にする。
メモ
-
1.アクアライト、OS-1は薬局等で市販されています。
-
2.ポカリ等スポーツドリンクは糖分が多く、塩分が少ないため多量に与えると、脱水の補正に不向きになることがあります。
-
3.こどもの顔色が蒼白にみえる間は吐く可能性が高く、ナウゼリン坐薬等があると役立ちます。
-
4.飲んでくれるからといって量を加減しないと吐いてしまうことが少なくありません。
-
5.外科的処置を必要とするおう吐は思っている以上に多くありません。
-
6.頑固な咳や精神的要因がおう吐の原因のこともあります。この場合、慢性の経過をとります。
参考
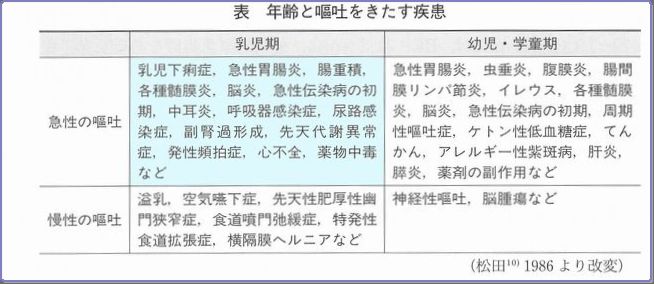
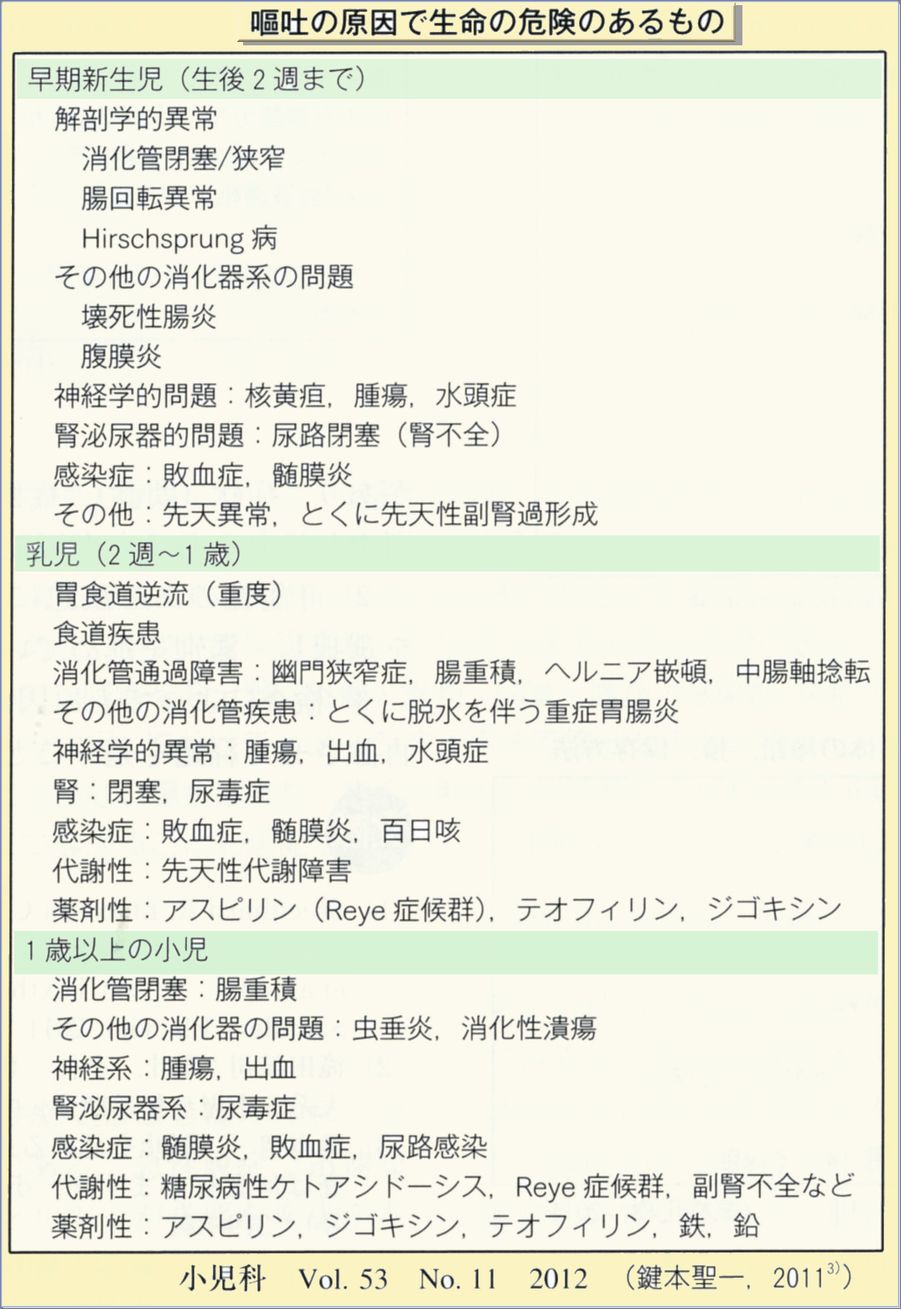
嘔吐の特殊な型(周期性嘔吐症、腹部片頭痛)
下痢
チェックポイント
下痢をしている時は脱水の程度が重要です。脱水の程度によって外来で点滴さらには入院、あるいは家庭内で水分の補給や食事等の対応で治療可能かどうか決めることができます。
-
1.体重減少の程度は脱水の重症度の目安になります。10%以上の減少は外来で点滴か入院が必要になります。
-
2.下痢便の性状で原因の推察が可能です。
-
3.下痢の程度(回数と量)と同時に尿量や尿の回数を把握することが脱水の重症度の診断に役立ちます。
-
4.脱水所見(皮膚のはり、口腔内の唾液の程度、大泉門の状態、尿の回数、活動性の低下等)を把握することが重要です。
-
5.下痢以外の症状(おう吐、腹痛、発熱、食欲)についても観察することが必要です。
-
※注下痢は回数が多くても脱水がなければ、夜間に受診する必要はありません。
-
アドバイス
下痢では脱水の進行を防止することが大切です。脱水が進行すれば家庭内の対応では回復は難しくなります。
-
1.下痢止めは原則として乳幼児には使用しない。
-
2.下痢がひどい時は、腸管をやすませるために固形物等を控えた方が良いでしょう。
-
3.水分と電解質の補給につとめて下さい。
-
4.母乳は中止する必要はなく、そのまま続けます。下痢がひどく回数が多いときはミルクを薄めに調合しますが、普段どおりでも問題はありません。
-
5.唾液が少なく口内が乾いた状態で、尿量が減少していたらすでに脱水が始まっています。受診して医師の指示を受けて下さい。
プラクティス
脱水が軽いとき(体重減少が5%位まで)は家庭内での対応で回復します。
-
1.まずは水や湯冷まし、アクアライト、OS-1などの乳児用の電解質飲料をこまめに与える。
-
2.食事は下痢の様子をみながら野菜スープ→おもゆ→おかゆ、やわらかいうどん等へ進める。
-
3.家庭内で上記1-2の対応を試みても脱水症状の改善がみられない時は受診する。
-
4.ウイルス性の下痢は感染しやすいので吐物排泄物の扱いに注意する。
-
注アクアライト・OS-1は経口補液剤(ORS)として市販されている。
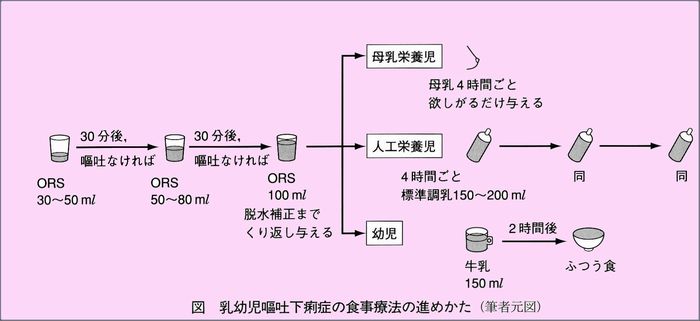
小児内科小林論文より
-
1.脱水の水分補正は経口補液(ORS)を使用する。
-
2.ORSによる脱水補正は急速(3~4時間)に行う。
-
3.食餌の再開は早目に行う。通常食べているものでよい。
-
4.治療乳や希釈乳は不要。
-
5.母乳はやめないで続ける。
-
6.不必要な薬物は使用しない。
-
7.脱水時のORSと点滴(下図)
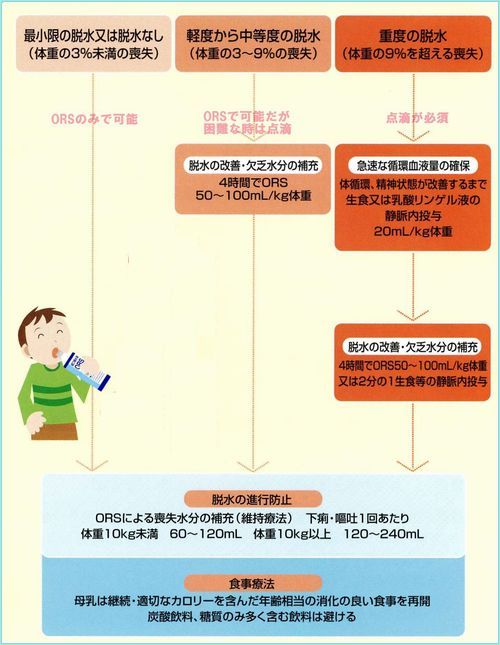

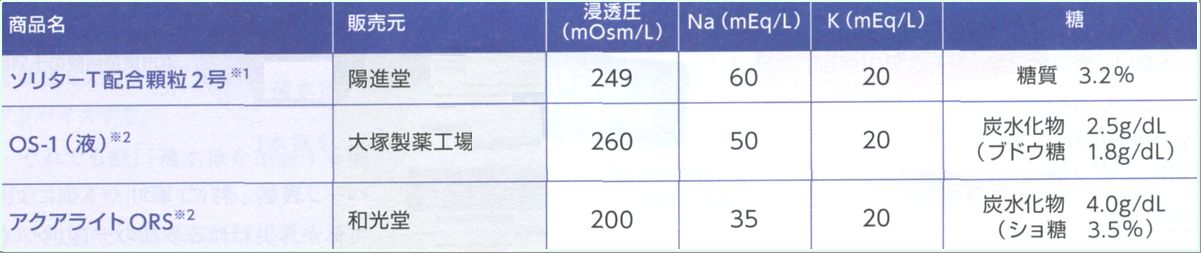
メモ
-
1.便の性状からある程度原因が推定できます。
- 水様で悪臭が少ない【ウイルス感染(アデノ、ロタ、ノロ、エコーウイルス等)】
- 白色水様もしくはクリーム様【ロタウイルス】
- 水様、粘液様ときに血液が混じる【大腸菌、O157、サルモネラ等】
- 血便に粘液混入、悪臭がある【細菌感染(サルモネラ、キャンピロバクタ、赤痢菌等)】
- 水様で膿粘血便【キャンピロバクタ】
*ウイルスが原因の場合、水様で血液が混じることはほとんどありません。サルモネラ・O157では初期に血液が混じらず水様下痢のことがあります。 -
2.アレルギー性紫斑病は頑固な腹痛と血便をみとめます。
-
3.“海苔のつくだに様”の便をタール便といい胃潰瘍や十二指腸潰瘍からの出血でみられます。
-
4.潰瘍性大腸炎、クローン病でも粘血下痢便をくりかえします。この時は大腸内視鏡検査が必須になります。
-
5.ノロウイルス、ロタウイルスの胃腸炎は時に下痢腹痛が遷延して重症な脱水症を起すことがあります。
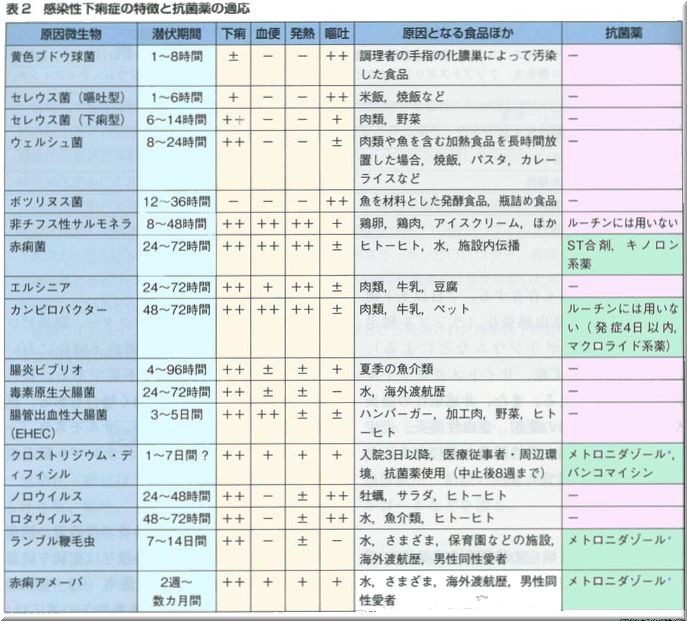
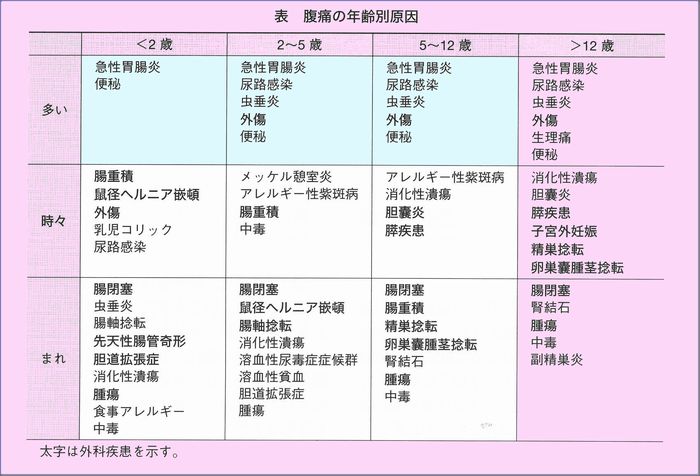
腹痛
腹痛は日常よくみられる訴えのひとつですが、直ちに救急外来を受診しなければならないような重篤疾患は多くはありません。見逃してはならないのは外科的処置が必要な急性虫垂炎、腸重積症、ヘルニアの陥頓などです。
チェックポイント
痛がっているおなかの部位を確認することが大切です。腹痛箇所によっておおよその診断が推定できます。
-
1.おなかを出して痛がっているところを確認してください。
みぞおち→胃に関係 右下腹部→虫垂炎等 左下腹部→便秘等 へその周辺→腸の機能異常等
-
2.随伴している症状(おう吐、下痢等)を把握するように努めてください。
-
3.歩行時右下腹部に痛みがあれば虫垂炎を考えて検査が必要です。
-
4.時間をおていて繰り返す腹痛(痛がって泣く)に血便をみとめたら、腸重積症が考えられます。
-
5.腹痛時には必ず鼠けいヘルニアの有無を確認する必要があります。
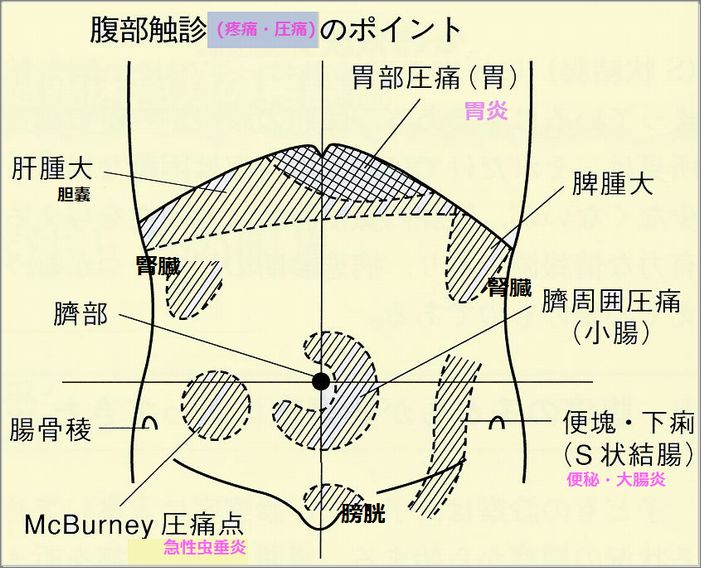
アドバイス
小児の腹痛の大部分が緊急性は少なく反復性腹痛(機能性)、感染性胃腸炎、食事の過誤(食べすぎ、食べ合わせ)、便秘などです。夜間すぐに受診する必要はありません。
-
1.こどもの虫垂炎は穿孔しやすいので、歩行時腰をかがめて右下腹部をいたがっている場合はすぐに受診すること。
-
2.ヘルニアがある場合、陥頓症状(ヘルニアが出っ放し状態になって強く痛がり顔色が悪くおう吐を伴う)があったらすぐに受診。
-
3.2才前後でおなかをいたがり間欠的に泣くことを繰り返すとき、腸重積の可能性があり必ず受診する。
-
4.それまでは何事もなく突然強く痛がるものの、見た目には元気さがあるようなときは便秘がもっとも考えられます。
-
※注1~3は、ためらわず直ぐに受診してください。4は、家庭で浣腸を試みると”うそ”のように改善する可能性があります。
-
※注ヘルニアの陥頓・腸重積は当外来ではほとんどみることがなく、病院に勤務していた時も数年に1回程度の頻度でした。
-
プラクティス
直ちに受診が必要な状況はアドバイス1-3に該当する時です。このことを念頭において腹痛に対応してください。
-
1.チェックポイント、アドバイスを参考に様子観察、虫垂炎、腸重積、ヘルニアの陥頓の可能性がある場合はすぐに受診する。
-
2.極端に痛がるもののほかに症状がなく元気な様子のときは、便秘が最も考えられ浣腸が有効で試みると驚くほど改善する。
-
3.脱水のない軽症のおう吐・下痢に伴う腹痛は家庭内で様子観察する。
-
4.食べすぎ等による腹痛はある程度おなかをさすったり、時間が経過すると軽快する。
メモ
-
1.便秘や腸の機能的な異常でへその周囲を痛がる場合を反復性腹痛といい、この場合重篤な疾患はありません。
-
2.アレルギ-性紫斑病、潰瘍性大腸炎、クローン病等は頑固な腹痛と血便をみとめます。
-
3.下肢に紫斑があり腹痛を訴えている場合はアレルギ-性紫斑病のことが多く、入院を必要とすることが少なくありません。
-
4.腎盂炎や発熱だけでも腹痛を訴えることがあります。
-
5.毎朝のように腹痛を訴えるときは、起立性調節障害 (自律神経失調症に近い)によることが多く、生活習慣の調整等で改善していきます。
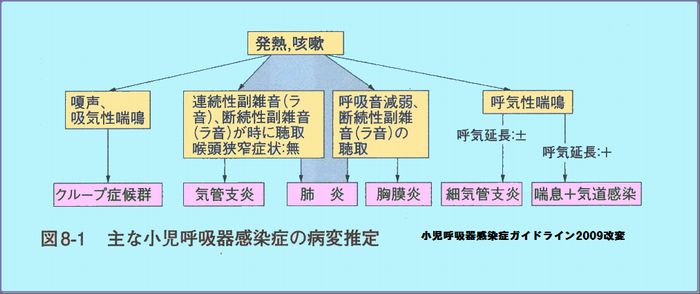
呼吸困難
呼吸が速い、肩で息をしている、胸や頸部が呼吸をするたびにへこむ、苦しくて横になれない、咳が続いて止まらないなどが呼吸困難の徴候です。
チェックポイント
緊急性が高い疾患は仮性クル-プ、細気管支炎、気管支喘息、気管支異物、重症な肺炎などです。これらの鑑別は難しいですが次のチェックポイントならびに アドバイスを参考にするとある程度推測がつき、すぐに受診すべきかどうか判断することができます。
-
1.ぜいぜい、ヒューヒューには2種類あります。息をはくとき(呼気性呼吸困難)もしくは息を吸うとき(吸気性呼吸困難)のどちらにぜいぜい、ヒューヒューがあるのか区別できると診断に役立ちます。
-
2.呼吸困難がある時、会話ができるか、食事をとることが可能か、よく眠れているか、顔色・唇が蒼いかどうかが重症度の目安になります。
-
3.会話が可能で食事も睡眠も普段とかわりなく、顔色も普通であればあわてて緊急に受診する必要性はありません。
-
4.息苦しくて話すことができず口唇が蒼いとき、呼吸のたびに肋間もしくは頸部(鎖骨の上部)が凹む(陥没呼吸)時は直ちに受診して下さい。
-
※注呼吸困難の重症度の把握は直ちに受診するかどうかの根拠になるため、落ち着いて判断してください。
-
アドバイス
小児の呼吸困難で注意すべき疾患の特徴は次のようになります。
| ① | 仮性クループ | 息を吸うときにのど元がしめられたような苦しそうな呼吸になります。同時にまわりに響く犬の鳴き声のようなうるさい咳(犬吠様咳)をしたり、泣き声がしわがれた声になります。多くは発熱を伴っています。 |
|---|---|---|
| ② | 細気管支炎 | 息を吐くときに喘鳴(ぜいぜい、ヒューヒュー)が強く、胸部が呼吸とともに凹み重症感があります。乳児に多くみられる喘息様の疾患です。 |
| ③ | 気管支喘息 | 2才以上ではヒューヒューしたり肩で息をしたりします(喘鳴と肩呼吸)。乳幼児では診断が難しいですが次の事項が参考になります。
|
| ④ | 気管支異物 | 誤嚥したあと急に咳き込む。その後異物が排出されない場合でも無症状になることがあり、このような場合2~3日してから喘鳴がみられるようになります。誤嚥したものが大きな気管支に詰まっているときにはチアノーゼ、呼吸困難等重篤な症状になります。 |
プラクティス
直ちに受診が必要な時はチェックポイント2・4に該当するときもしくは異物が排出されないときです。
とまらない咳やぜいぜい・ヒューヒューなどの呼吸困難には以下のように対応して下さい。
-
*咳が激しいときやぜいぜいヒューヒューしている時はコップ1杯程度の水をのませたり、加湿、胸部に湿布、上体を起こし、おなかで呼吸をさせるなどを行うと咳や呼吸状態の改善に有効なことがある。
-
①【仮性クループ】元気があり顔色が良ければ、水を飲ませたり興奮させないようにして様子をみる。呼吸(吸気) をするたびに苦しそうな音がして、顔色(唇)が悪い時はただちに受診する。昼間はそれほどひどくなくても夜間急に呼吸困難が進行することがあり、その時はためらわずに受診すること。
-
②【気管支ぜんそく】発作の重症度の判断がポイント、喘鳴や陥没呼吸の程度、会話が普通かどうかが目安になる。夜間、ヒューヒューが聞こえても食欲、睡眠、遊び等がいつもと変わらないようであれば翌日の受診でよい。しゃべれない、横になれない、食べられない 状態があればすぐに受診する。普段から医師の指導を受けていることが重要。
-
③【細気管支炎】1歳前後の乳幼児が多量の鼻水のあと高熱が続いてぜいぜいしてくるような場合、RSウイルスもしくはヒトメタニューモウイルスなどの感染が原因としてあげられます。呼吸状態が良く、水分等がとれて元気があれば通常の外来での治療で治癒可能です。喘息と同様、呼吸状態が悪く脱水等があれば直ちに受診すること。
-
④【気管支異物】間違って嚥下した場合、直ちに横にして(交互に左右側臥位、頭を低くして)背中をリズミックに叩く。嚥下したものが排出されない場合は夜間でも受診すること。異物が排出され呼吸状態・咳が楽になった時は家庭内で様子観察してよい。
-
⑤上記以外の咳や軽い呼吸困難はあわてる必要はない。
メモ
-
1.喘息の管理は大変進歩しているので、早期に受診し喘息治療のガイドラインに沿った指導を受けることが大切です。
-
2.ステロイドの吸入薬、ロイコトリエン拮抗薬などは長期管理に有効なので重症度に応じて処方を受けることが重要です。
-
3.喘息の上手な管理で入院、夜間外来の受診を減らすことが可能です。
-
4.腎盂炎や発熱等でも呼吸困難(呼吸速迫)を時に訴えることがあります。
-
5.咳の種類である程度疾患が推察できます。
湿性の咳 痰がからんだ咳(ゴホゴホン) 気管支炎、気管支拡張症、肺炎等 乾性の咳 痰がからまないむせるような乾いた咳(コンコン) マイコプラズマ、クラミジア、過敏性肺炎、肺炎の初期等 発作性の咳 突然の激しい咳で止まらない 咳喘息、気管支喘息、アレルギ-咳、マイコプラズマ等 痙攣様の咳 顔面紅潮、からだ をゆするような咳、痰を吐く 百日咳、クラミジア、気管支異物等 犬吠様の咳 部屋中にひびくようなうるさい咳 仮性クループ、急性喉頭炎・喉頭蓋炎等 反復性の咳 繰り返す頑固な咳 マイコプラズマ、咳喘息、アレルギ-咳、感染後の遷延性咳そう等 心因性の咳 咳ばらいの様な咳、睡眠中はない チック等 -
6.発作性の咳はときとして止まることなく連発して大変ですが診断が確定できれば治療が可能です。
(長引く咳の分類と考え方)
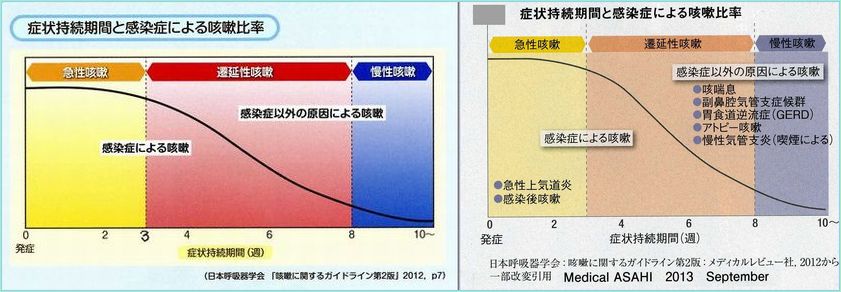
(考えられる疾疾患) 日常、小児科外来で良くみとめる咳は赤字で記載。
| 急性咳嗽(3週間以内) | 胸部レントゲン写真に異常をみとめる | 肺炎、胸膜炎、肺結核、うっ血性心不全、肺血栓塞栓症、間質性肺炎、気胸、肺腫瘍 |
|---|---|---|
| 胸部レントゲン写真に異常をみとめない | 感冒、上気道炎、喉頭炎、急性気管支炎、慢性気道疾患増悪、副鼻腔炎・アレルギー性疾患、胃食道逆流症、降圧薬(ACE阻害剤)、誤嚥、気道内異物、ウイルス感染症(インフルエンザ、RS等) | |
| 遷延性咳嗽(3週間以上)・慢性咳嗽(8週間以上) | 湿性咳嗽(痰がからむ咳) | 副鼻腔気管支症候群、亜急性細菌性副鼻腔炎、後鼻漏症候群、慢性気管支炎、気管支拡張症、気管気管支腫瘍、気管支結核、気管内異物 |
| 乾性咳嗽(痰のからまない乾いた咳) | 咳喘息、アレルギー咳、ACE阻害剤、胃食道逆流症、ウイルス感染後咳嗽、百日咳、マイコプラズマ、クラミジア、非喘息性好酸球性気管支炎、咽頭アレルギー慢性気管支炎、間質性肺炎、肺線維症、心因性・習慣性咳嗽、気管・気管支結核、気管・気管支腫瘍、気管内異物等 |
喘鳴の吸気性、呼気性の判断は慣れるとすぐわかります。
呼吸音の異常(ラ音等)は聴診器で聞き分けて診断の手掛かりにしています。
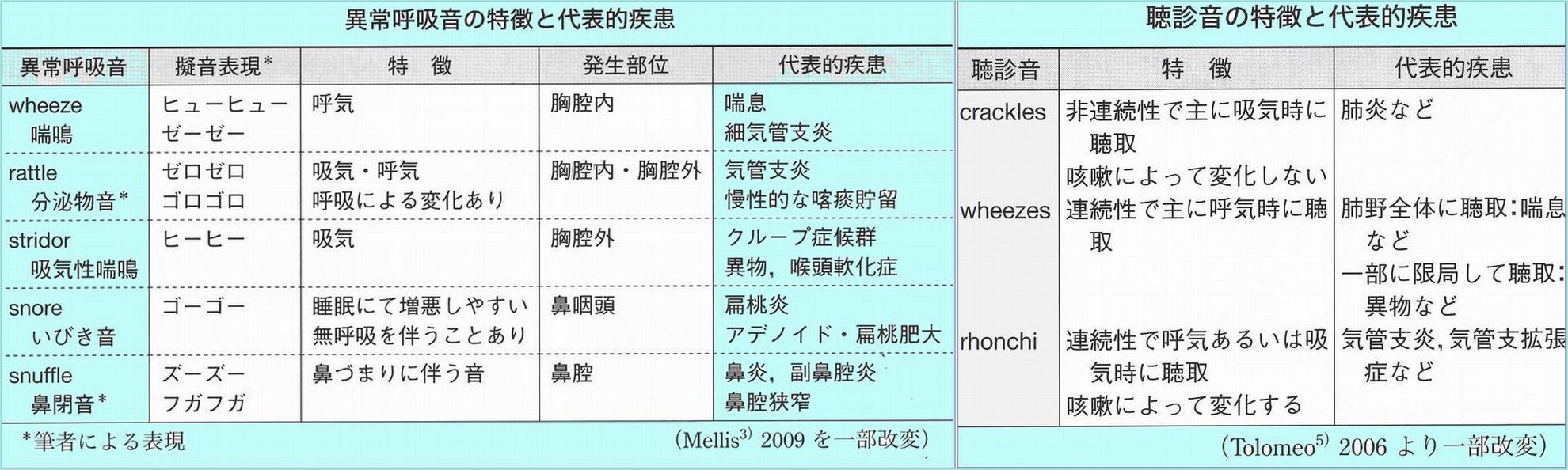
こどもの救急(日本小児科学会編)→参考になります。


